胃について
胃は、みぞおちあたりにある袋状の臓器です。食道からつながる胃の入口を「噴門(ふんもん)」、十二指腸につながる胃の出口を「幽門(ゆうもん)」といいます。
胃の主な役割としては、食物をためて、消化を行い、十二指腸の方に送り出す役割をしています。「噴門」は、食道への食物の逆流を防ぎ、「幽門」は十二指腸への送り出す量の調整を行っています。
胃がんとは
 一言でいうと、胃の内側にある粘膜細胞が何らかの原因で悪性化し、制御が効かなくなってどんどん増殖する病気です。
一言でいうと、胃の内側にある粘膜細胞が何らかの原因で悪性化し、制御が効かなくなってどんどん増殖する病気です。
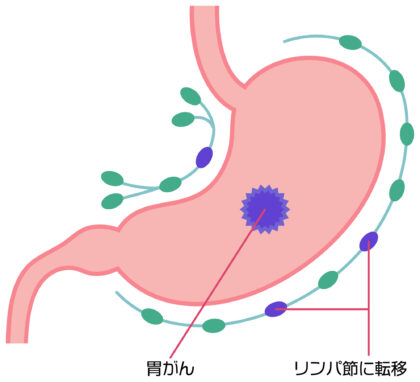
胃がんが大きくなるにつれて、がん細胞は内側から外側に向かって広がっていきます。
胃のいちばん外側には、うすい膜のカバー「漿膜(しょうまく)」があります。
がんが深く進んでこの膜より外まで出ると、近くの大腸・膵臓・横隔膜・肝臓などへ直接広がることがあります。こうした「周りへしみ出すように広がる」ことを「浸潤(しんじゅん)」といいます。
がんが漿膜の外まで出ると、おなかの中にがん細胞が散らばることがあり、これを「腹膜播種(ふくまくはしゅ)」といいます。
また、がん細胞がリンパ液や血液に乗って移動し、離れた臓器で増えることがあります。これを「転移(てんい)」といいます。
胃がんの中には、胃の壁を硬く・厚くしながら広がるタイプがあり、スキルス胃がんと呼びます。進行が早く、腹膜播種が起こりやすいのが特徴で、内視鏡で見つけにくいことがあります。症状が出て見つかったときには進んでいる場合が多く、治療が難しくなることがあります。
胃がんは減っている?
胃がんは、日本国内では年間12万人以上が罹患していると言われている罹患数の高い病気です。
しかし、胃がんによる死亡者数は2000年頃から減少傾向となり、以降の年間死亡者数は減少すると予測されています。その原因として、ピロリ菌の除菌治療が普及したこと、塩漬けの習慣や塩蔵食品摂取の減少などが関与しているといわれています。
また、環境整備の向上により、若年者でのピロリ菌感染率が急激に低下しており、胃がんも長期的に著減していくものと考えられています。
【出典;国立がん研究センターがん情報サービス「がん統計」(全国がん登録)】
胃がんの原因
ピロリ菌感染症
 最大のリスク因子です。幼少期の感染が多く、長年にわたる慢性胃炎(萎縮性胃炎)→腸上皮化生を経て、がん化の土台ができると考えられています。除菌でリスクは下げられますが、萎縮が進んだ胃ではゼロにはならないため、除菌後も定期的な内視鏡フォローが重要です。
最大のリスク因子です。幼少期の感染が多く、長年にわたる慢性胃炎(萎縮性胃炎)→腸上皮化生を経て、がん化の土台ができると考えられています。除菌でリスクは下げられますが、萎縮が進んだ胃ではゼロにはならないため、除菌後も定期的な内視鏡フォローが重要です。
喫煙
 タバコの有害成分は胃粘膜の血流や防御機能を低下させ、発がんリスクを高めます。喫煙者は非喫煙者より胃がんの危険が上がることが知られ、受動喫煙も悪影響があります。禁煙は胃がん予防だけでなく、潰瘍・逆流性食道炎の改善にも有益です。
タバコの有害成分は胃粘膜の血流や防御機能を低下させ、発がんリスクを高めます。喫煙者は非喫煙者より胃がんの危険が上がることが知られ、受動喫煙も悪影響があります。禁煙は胃がん予防だけでなく、潰瘍・逆流性食道炎の改善にも有益です。
塩分過多
 塩分は胃粘膜を傷め、ピロリ菌の悪影響を増幅させます。塩辛い漬物・加工肉・燻製などの多食、野菜・果物不足は胃がんリスクが増加します。バランスの良い食事、減塩(目標6g/日未満)、野菜果物の摂取が予防につながります。
塩分は胃粘膜を傷め、ピロリ菌の悪影響を増幅させます。塩辛い漬物・加工肉・燻製などの多食、野菜・果物不足は胃がんリスクが増加します。バランスの良い食事、減塩(目標6g/日未満)、野菜果物の摂取が予防につながります。
家族歴・遺伝
一親等(親・兄弟姉妹・子)に胃がんの方がいる場合、リスクが高くなります。遺伝性びまん性胃がんなど特別な体質は稀ですが、家族歴がある方は若いうちからの定期検査をおすすめします。
加齢・性別・その他
年齢が上がるほど発生率は高まり、男性にやや多い傾向です。長期の胃炎、萎縮性胃炎・腸上皮化生、過度飲酒、肥満、一部の職業・環境要因(粉塵など)も関与します。
胃がんになりやすい人の特徴
 ピロリ菌陽性の方、家族に胃がんがいる方、喫煙者・塩分過多・野菜不足・過度飲酒がある方、慢性胃炎や萎縮性胃炎を指摘されている方、過去に胃潰瘍や十二指腸潰瘍の既往がある方も要注意です。年齢的には50歳前後でとくに男性に発症が増えてきて、80歳代で罹患率が最も高くなります。
ピロリ菌陽性の方、家族に胃がんがいる方、喫煙者・塩分過多・野菜不足・過度飲酒がある方、慢性胃炎や萎縮性胃炎を指摘されている方、過去に胃潰瘍や十二指腸潰瘍の既往がある方も要注意です。年齢的には50歳前後でとくに男性に発症が増えてきて、80歳代で罹患率が最も高くなります。
これらに複数当てはまる方は、症状の有無にかかわらず、毎年の胃カメラでチェックすることが早期発見につながります。
胃がんの症状
(胃がんに気づくきっかけ)
- 続く胃もたれ・みぞおちの痛み、食後の重さ
- 食欲不振、少量で満腹になる
- 体重減少、だるさ・貧血(ふらつき、息切れ)
- 吐き気、胸焼け、げっぷが増える
- 黒い便(タール便)、吐血(まれ)
- 「何となく胃の調子が悪い」が長引く
※早期は無症状も多く、「症状で気づく」前の定期的な胃カメラ検査が大切です。
胃がんの口臭はどんな臭い?
 「胃がん特有の口臭」ははっきり決まっていません。
「胃がん特有の口臭」ははっきり決まっていません。
胃の状態が悪いと口臭や口の中が荒れたりすると思われている患者さんが多いと実感しますが、胃がんがかなり進行した状態である場合を除いて胃から口臭につながることは非常に稀だと言われています。
がんそのもののにおいではなく、胃内容物の停滞や逆流、口腔内の衛生状態の悪化、喫煙・ドライマウス、感染や出血に伴う金属様・腐敗様のにおいが混ざって不快に感じられることはあります。
口臭だけで胃がんを疑うのは適切ではありませんが、胃の不調が続く、体重が落ちる、貧血や黒色便があるといったサインが揃う場合は、早めに胃カメラで確認しましょう。
胃がんの
進行スピードはどのくらい?
胃がんの進行速度は一般的に緩やかで、粘膜内がんから粘膜下層浸潤がんや進行がんに進展するまでには時間がかかることが研究で示されています。
しかし、進行の速さは個人差・病理組織のタイプで大きく異なります。
胃がんの中でもスキルス胃がんは、他の胃がんと比較して進行が非常に速い未分化型の胃がんです。一般的な胃がんが年単位で進行するのに対して、スキルス胃がんは若年層に発症することもさながら、時として月単位で急速に広がることもあります。
早期発見・治療が重要ですが、すべての胃がんが急激に進行するわけではないことを理解しておいてください。
胃がんが疑われるときの
検査・診断
 第一選択は胃カメラ(上部消化管内視鏡)です。粘膜の色調・微細構造を詳しく観察し、必要に応じて色素内視鏡や拡大観察を併用、組織(生検)を採取して確定診断します。
第一選択は胃カメラ(上部消化管内視鏡)です。粘膜の色調・微細構造を詳しく観察し、必要に応じて色素内視鏡や拡大観察を併用、組織(生検)を採取して確定診断します。
診断後はCTなどで進行度(深達度・リンパ節・遠隔転移)を評価します。
検査結果に基づいて適切な治療先(内視鏡治療・手術・化学療法)への連携も迅速に行います。
当院では苦痛の少ない鎮静下の内視鏡検査や経鼻内視鏡ピロリ菌の検査・治療にも対応しています。
胃がんの治療(治し方)
治療は病期と患者さんの全身状態によって決めていきます。
粘膜内に限局した早期がんでは、胃カメラを使ってがん部分だけを薄くはぎ取るESD(内視鏡的粘膜下層剥離術)で、体への負担を抑えて治療を行います。
胃がんが粘膜よりも深い層まで浸潤していると、胃の周囲にあるリンパ節にも転移している可能性が出てきます。そのため、手術によりがんの部分だけでなく周囲のリンパ節も含めて大きく切除することが基本となります。
胃がんを根治するには、切除が必要です。残念ながら、診断時に遠隔転移がある場合や手術で切除できない場合など根治が難しい場合は、抗がん剤で治療をする化学療法を行います。この薬物療法(化学療法)にてQOLの改善と予後の延長が期待できます。










