- 大腸ポリープとは
- 大腸ポリープの原因
- 大腸ポリープができやすい人
- 大腸ポリープの種類
- 大腸ポリープの症状
- 大腸ポリープが疑われるときの検査・診断
- 大腸ポリープの治療(治し方)
- 大腸ポリープを放っておくとどうなる?
大腸ポリープとは
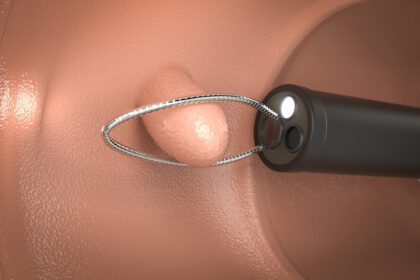 大腸ポリープは、大腸(結腸・直腸)の粘膜が「いぼ」のように突出した隆起性病変の総称です。多くは良性ですが、腺腫(せんしゅ)と呼ばれるタイプの一部は、時間の経過とともに悪性化(がん化)があります。小さなうちに見つけて切除すれば、将来の大腸がん予防につながります。便潜血検査で陽性になった方、40歳以降の方、家族に大腸ポリープや大腸がんの既往がある方は、とくに大腸カメラでの確認がおすすめです。
大腸ポリープは、大腸(結腸・直腸)の粘膜が「いぼ」のように突出した隆起性病変の総称です。多くは良性ですが、腺腫(せんしゅ)と呼ばれるタイプの一部は、時間の経過とともに悪性化(がん化)があります。小さなうちに見つけて切除すれば、将来の大腸がん予防につながります。便潜血検査で陽性になった方、40歳以降の方、家族に大腸ポリープや大腸がんの既往がある方は、とくに大腸カメラでの確認がおすすめです。
当院では、検査時に見つかった小さなポリープを、その場で日帰り切除が可能です(状況により当日切除せず、あらためて安全に切除するために入院治療できる病院へ紹介することもあります)。大腸カメラは“発見”と“予防”を同時に叶える頼れる検査です。
大腸ポリープの原因
年齢
加齢とともに発生頻度が上がります。
生活習慣
肥満、飲酒、喫煙、赤肉・加工肉の多い食生活はリスクとされます。
家族歴
親・兄弟姉妹に大腸がんや腺腫の既往がある場合は注意が必要です。
慢性炎症
潰瘍性大腸炎など炎症性腸疾患ではポリープや発がんリスクが上がることがあります(定期フォローが大切)。
その他
糖尿病・脂質異常症など代謝異常、運動不足も関連が示唆されています。
これらの要因が複雑に絡み合って発生します。とくに40歳を過ぎたら、無症状でも一度は大腸カメラ検査を受けることを推奨します。
大腸ポリープの原因は
ストレス?
 ストレスそのものが直接ポリープの原因という明確な根拠はありません。ただし、強いストレスが続くと睡眠不足や過食・喫煙・飲酒増加など生活習慣の乱れを通じて腸の状態が悪化し、結果的にリスクと結びつくことがあります。便秘や下痢など機能的な腸の不調が長引くことで検査のタイミングを逃す、という間接的な影響も無視できません。
ストレスそのものが直接ポリープの原因という明確な根拠はありません。ただし、強いストレスが続くと睡眠不足や過食・喫煙・飲酒増加など生活習慣の乱れを通じて腸の状態が悪化し、結果的にリスクと結びつくことがあります。便秘や下痢など機能的な腸の不調が長引くことで検査のタイミングを逃す、という間接的な影響も無視できません。
つまり「ストレス=直接原因」ではなく、「ストレス→生活習慣の乱れ→リスク増加」という関連は否定できません。
気になる症状や便潜血陽性をきっかけに、一度大腸カメラで現状を確認しておくと安心です。
大腸ポリープができやすい人
- 40~50歳以降で、家族に大腸がん・腺腫の既往がある方
- 肥満、喫煙、飲酒が多い方、運動不足の方
- 赤肉・加工肉中心で、野菜・食物繊維が少ない食生活の方
- 潰瘍性大腸炎など炎症性腸疾患で通院中の方
- 過去に大腸ポリープを切除したことがある方(再発リスク)
これらに当てはまる方は症状が乏しくても、間隔を決めて内視鏡検査を受け、早期発見・予防を心がけましょう。
大腸ポリープの種類
腺腫(せんしゅ)
最も代表的な大腸ポリープ。大きくなるほど担癌率が高くなるため、慎重に観察したうえで原則切除します。
過形成性ポリープ
小さく、直腸・S状結腸に多いタイプ。多くは経過観察ですが、部位や大きさで対応が変わります。
SSL
鋸歯状(きょしじょう)病変(Sessile Serrated Lesions)の略称で、大腸ポリープの一種です。これらは大腸がんへの進行リスクを持っているため、早期発見と適切な診断が重要となります。右側結腸癌の原因の可能性が推測されます。
大腸ポリープの症状
ほとんどの大腸ポリープは、自覚症状はありません。
肛門近くにポリープができた場合には、血液の混じった便が出たりすることもりますが、多くはありません。
大腸ポリープが疑われるときの
検査・診断
 ポリープによる症状がないため、疑うことがかなり難しいです。
ポリープによる症状がないため、疑うことがかなり難しいです。
確定診断のためには大腸カメラが必要です。肛門から細いカメラを入れて大腸全体の粘膜を直接観察し、必要に応じて生検(組織検査)やその場でのポリープ切除を行います。便潜血陽性の方は症状がなくても精密検査として大腸カメラが推奨されます。まずは一度ご相談ください。
大腸ポリープの
良性・悪性はいつわかる?
大腸カメラで切除・採取したポリープを病理専門医が顕微鏡で詳しく調べ、約1~2週間で結果をご説明する流れが一般的です。当院でも採用している拡大内視鏡を用いれば、検査時に表面の構造や血管の構造でポリープの詳細を観察できます。この方法で6〜8割程度の診断が可能です。検査後にはおおよその診断について説明させていただきます。
ただし、確定診断には、病理検査が必要です。当院では、病理検査に関しても高い水準で行うべく「パソネット」による消化管専門の病理検査体制をとっています。
大腸ポリープの治療(治し方)
 基本は内視鏡による切除が第一選択です。病変の大きさ・形(平坦/有茎など)・位置・数・合併症・内服(抗血栓薬 等)を総合評価し、最も安全な方法を選びます。数mm〜1cm前後の平坦病変はコールドスネア(CSP)、やや大きい・茎のある病変はEMR(通電切除)が一般的です。広がりが大きい/早期がんが疑われる場合は分割切除や専門施設でのESDを検討します。過形成性ポリープや炎症性ポリープなど、切除せず経過観察になるタイプもありますが、部位・大きさで判断が変わります。切除標本は病理検査で詳しく調べ、結果に応じて次回内視鏡の時期(目安1〜3年、リスクが高い場合は短め)や追加治療の要否を決めます。あわせて食事・運動・禁煙など生活習慣の見直しも再発予防に役立ちます。
基本は内視鏡による切除が第一選択です。病変の大きさ・形(平坦/有茎など)・位置・数・合併症・内服(抗血栓薬 等)を総合評価し、最も安全な方法を選びます。数mm〜1cm前後の平坦病変はコールドスネア(CSP)、やや大きい・茎のある病変はEMR(通電切除)が一般的です。広がりが大きい/早期がんが疑われる場合は分割切除や専門施設でのESDを検討します。過形成性ポリープや炎症性ポリープなど、切除せず経過観察になるタイプもありますが、部位・大きさで判断が変わります。切除標本は病理検査で詳しく調べ、結果に応じて次回内視鏡の時期(目安1〜3年、リスクが高い場合は短め)や追加治療の要否を決めます。あわせて食事・運動・禁煙など生活習慣の見直しも再発予防に役立ちます。
大腸ポリープの数が多いとき
どうする?
大腸カメラ検査の際に、多くのポリープを認めた際は、同日に安全に切除できる数には限りがあるため、出血リスク・処置時間・前処置(下剤)の負担を考慮して、複数回に分けて段階的に切除することがあります。10個以上や大型と小型が混在する場合、入院での集中的な治療や高次医療機関との連携を提案することもあります。
若年発症や家族に多数のポリープ・大腸がん歴があるときは、まれに遺伝性(ポリポーシス)を考慮し、必要に応じて採血・遺伝カウンセリング、上部消化管の精査も検討します。切除したポリープは病理検査でしっかり評価し、その結果で個人個人のフォローアップの間隔を検討します。抗血栓薬内服中の方は、計画的な日程調整を行います。
大腸ポリープ切除後
何日休む必要がある?
目安として、当日は安静にしてください。デスクワークは翌日から体調をみて可能ですが、力仕事・激しい運動・長風呂/サウナは1週間控えましょう。長距離移動や旅行は、万一の出血時に受診が難しくなるため1〜2週間の延期を推奨します。内服再開のタイミング(抗凝固薬・抗血小板薬など)は主治医の指示が最優先です。以下のサインがあれば、すぐにご連絡ください。
ほとんどの方は、指示どおり過ごせば合併症なく日常に戻れます。仕事復帰の最終判断は職種と処置内容で個別にご案内します。
大腸ポリープを放っておくと
どうなる?
腺腫性ポリープは年単位で少しずつ大きくなり、一部はがん化します。大きくなると出血(貧血)や便の通過障害(便が細い・残便感)の原因にもなってきます。右側結腸に多い鋸歯状病変は目立ちにくく、大腸カメラ検査で詳細な観察を行なっていくことが重要です。
小さいうちに切除することが、一次予防(がんの芽をつむ)であり、将来の大腸がんのリスクを下げることにつながります。症状が乏しくても、便潜血陽性、40歳以降の初回検査・家族歴のある方は、検査のタイミングを先送りにしないことが大切です。










